Introdução
Este Manual é um protocolo que não objetiva definir o manejo clínico amplo das infecções de ventriculite e meningite, no que concerne a cuidados gerais, decisão sobre internação, prevenção e ou investigações complementares, em contrário, se destina apenas a normatizar as orientações para antibioticoterapia dos pacientes em regime de internação.
Foi elaborado pelo componente médico do Núcleo de Controle de Infecção Hospitalar, em parceria com o Núcleo de Farmácia Clínica e equipe de Neurocirurgia
Este documento foi desenvolvido baseando-se nos principais agentes etiológicos prováveis destas enfermidades.
A meningite pode não ser adquirida apenas na comunidade, mas pode estar associada a uma variedade de procedimentos invasivos ou trauma na cabeça. Este grupo tem sido frequentemente classificado como meningite nosocomial porque possui um espectro diferente de microrganismos como prováveis agentes etiológicos, ou seja, bacilos gram-negativos resistentes e estafilococos, e diferentes mecanismos patogênicos estão associados ao desenvolvimento desta doença. Embora muitos desses pacientes apresentam sintomas clínicos durante a hospitalização, ventriculite e meningite podem se desenvolver após alta hospitalar ou mesmo muitos anos depois. Por isso a utilização do termo “ventriculite e meningite associadas aos cuidados de saúde”.
A incidência de infecção da derivação do LCR de cateter permanente, ou seja, a ocorrência de infecção em qualquer paciente variou de 5% a 41% em várias séries de casos, embora a incidência seja geralmente na faixa de 4% a 17%. A incidência de infecção operatória por procedimento variou de 2,8% a 14%, embora a maioria geralmente relate taxas de infecção de menos de 4%. Fatores associados a um risco aumentado de a infecção da derivação do LCR inclui parto prematuro (especialmente quando associada a hemorragia intraventricular), idade mais jovem, infecção prévia do shunt, causa de hidrocefalia (mais provável após meningite purulenta, hemorragia e mielomeningocele), maior número de pessoas circulando na sala operatória, exposição a luvas cirúrgicas perfuradas, uso intraoperatório do neuroendoscópio, maior tempo do procedimento de derivação, inserção do cateter abaixo do nível do o corpo vertebral T7 naqueles com derivação ventrículo-atrial, preparação inadequada da pele do paciente, raspagem da pele, exposição de grandes áreas da pele do paciente durante o procedimento e revisão do shunt (o risco é especialmente alto naqueles submetidos a 3 ou mais revisões).
Em pacientes com drenos ventriculares externos, a incidência de ventriculite variou de 0% a 22%. Fatores associados a um risco aumentado de infecção são hemorragias intraventriculares ou subaracnóideas, fratura craniana com fístula liquórica, irrigação por cateter, craniotomia e duração do cateterismo. Embora exista controvérsia sobre a relação entre a duração do cateterismo e risco de infecção, a maioria dos estudos considera duração estendida do cateter (geralmente superior a 5 dias) como um importante fator de risco para infecção subsequente. A infecção retrógrada é outro mecanismo de infecção dos drenos do LCR. Os microrganismos podem entrar pelo dispositivo a partir do local de saída ao lado do dispositivo, acesso à coluna de fluido que drena o LCR, ou podem ser introduzidos a partir da lavagem da tubulação para manter permeabilidade.
Em pacientes submetidos a cirurgia de craniotomia ou trauma craniano, estes estão em maior risco de desenvolver infecção devido ao risco associado cirurgia, contaminação direta do sistema nervoso central (SNC) e risco aumentado de meningite em pacientes com fístula liquórica. Esses pacientes podem também ter febre por motivos não relacionados à infecção (por exemplo, febre medicamentosa, tromboflebite ou meningite química após cirurgia de fossa posterior)
O diagnóstico e manejo de ventriculite e meningite associadas à assistência à saúde, será abordado especificamente sobre as infecções associadas às derivações do líquido cefalorraquidiano (LCR) e traumatismo craniano. Essas infecções podem ser difíceis de diagnosticar porque as alterações nos parâmetros do líquido cefalorraquidiano são muitas vezes sutis, tornando difícil determinar se as anormalidades estão relacionadas à infecção ou à colocação de dispositivos ou após neurocirurgia. O objetivo foi desenvolver um protocolo que oferece uma abordagem útil para auxiliar os clínicos no manejo dessas infecções desafiadoras.
Mecanismos de Infecção
Há 4 mecanismos pelos quais as derivações do LCR podem se tornar infectado.
O primeiro e mais frequente mecanismo é a colonização do shunt no momento da cirurgia. Este mecanismo é sugerido pelo momento da maioria das infecções de derivação e pelos microrganismos isolados. Em um estudo em adultos com infecções associadas à derivação do LCR, 62% ocorreram dentro do primeiro mês após a cirurgia de derivação e 72% foram considerados ser adquiridos no intraoperatório.
O segundo mecanismo é a infecção retrógrada da extremidade distal do shunt; por exemplo, a perfuração do intestino pode levar à contaminação do cateter distal em pacientes com derivações ventrículo-peritoneais. Além disso, certas populações de pacientes com shunts liquóricos, como aqueles com mielomeningocele, podem ter sido submetidos a vários procedimentos intra-abdominais relacionados à continência intestinal ou vesical e podem estar em maior risco de infecção por shunt por essa via.
Um terceiro mecanismo é através da pele, como após a inserção de uma agulha no reservatório ou o shunt para cultura do LCR ou para avaliar a permeabilidade, após a injeção de um medicamento na cavidade do reservatório ventricular, ou após a erosão do cateter através da pele.
O quarto mecanismo é a contiguidade hematogênica; pacientes com derivações ventriculoatriais têm um corpo estranho (ou seja, um cateter) no sistema vascular e estão em risco contínuo de infecção por bacteremia (com uma infecção retrógrada).
Agentes Etiológicos
Os principais agentes etiológicos na ventriculite associado ao cateter seriam microrganismos gram negativos, geralmente bactérias multirresistentes (Acinetobacter spp, Pseudomonas spp, Klebsiella spp) devido ao uso prévio de antibióticos e ao tempo prolongado de hospitalização e comorbidades. Cocos gram positivo consistentes com a flora da pele, incluindo espécies de Staphylococcus coagulase negativo (mais comum), Corynebacterium spp, Bacillus spp; Micrococcus spp e Cutibacterium acnes (antigamente denominado Propionibacterium acnes). Na ventriculite após traumatismo craniano, Streptococcus pneumoniae e bastonetes gram negativos são os patógenos mais comuns. Bactérias da flora oral (Streptococcus pneumoniae, Haemophilus influenza e Streptococcus pyogenes) causam infecções em pacientes com fraturas de base de crânio e vazamentos persistentes de LCR.
Em termos de etiologia os fungos são menos comuns do que as bactérias. O fungo que mais comumente ocasiona infecção no pós-operatório é a Candida spp. Em paciente com lesões traumáticas na cabeça Candida spp, Apergillus spp e Cryptococcus neoformans são geralmente encontrados.
Pacientes com derivações do LCR também podem desenvolver meningite bacteriana adquirida na comunidade não relacionada ao shunt, e isso pode ser considerado na circunstância clínica apropriada.
Quadro Clínico
As características clínicas da infecção da derivação do LCR podem ser bastante variáveis e dependem da patogênese da infecção (fatores do hospedeiro), virulência do organismo e tipo de derivação. Ao contrário dos organismos que causam meningite bacteriana adquirida na comunidade, aqueles que causam ventriculite associada a um cateter no LCR, com o estafilococos coagulase-negativos e C. acnes, são indolentes e provocam inflamação mínima e são principalmente patogênicos na presença de material protético. Frequentemente, pode ocorrer apenas ventriculite mínima sem envolvimento meníngeo ou apenas bloqueio mecânico como resultado da formação de biofilme dentro ou no cateter. Portanto, os sintomas clínicos da meningite podem estar ausentes e a apresentação clínica mais sutil com maior duração dos sintomas. Os principais sinais e sintomas de meningite e ventriculite relacionados à assistência à saúde seriam:
Cefaleia;
Náusea ou vômito;
Tontura;
Letargia e/ou alteração do estado mental;
Convulsões;
Eritema e sensibilidade sobre o tubo de derivação subcutâneo;
Febre e aumento da contagem de glóbulos brancos no LCR em pacientes com drenos ventriculares externos podem ser sugestivos de infecção, ou na ausência de outra fonte clara de infecção;
Sinais e sintomas de peritonite ou sensibilidade abdominal em pacientes com derivações ventrículo-peritoneais, na ausência de outra etiologia clara;
Sinais e sintomas de pleurite em pacientes com derivações ventrículo pleurais, na ausência de outra etiologia clara;
Demonstração de bacteremia em paciente com derivação ventrículo-atrial, na ausência de outra fonte clara de bacteremia;
No entanto, algumas infecções de derivação são insidiosas e causam poucos ou nenhum sintoma, talvez apenas um quadro intermitente de baixo grau de febre ou mal-estar geral. As infecções são mais frequentes com drenos ventriculares externos do que com derivações liquóricas e podem ser causadas pela flora hospitalar. A mudança no estado mental que ocorre em pacientes
nos quais a meningite ou ventriculite se desenvolve pode ser difícil distinguir do nível de consciência prejudicado que é uma manifestação da doença de base do paciente.
Diagnóstico
As investigações diagnósticas de ventriculite incluem rotina de líquor, exames laboratoriais, cultura e exames de imagem.
Pode-se observar pleocitose, hipoglicorraquia e aumento da proteína no LCR que sugerem infecção. No entanto, anormalidades da contagem de células do LCR, glicose e/ou proteínapodem não ser indicadores confiáveis para a presença de infecçãoem pacientes com ventriculite e meningite associada à assistência à saúde e uma coloração negativa de gram do LCR não exclui a presençade infecção, especialmente em pacientes que receberam terapia antimicrobiana anterior. As culturas do LCR são o teste mais importante para estabelecer o diagnóstico de ventriculite e meningite associadas à assistência à saúde.Culturas de LCR positivas únicas ou múltiplas em pacientes com pleocitose e/ou hipoglicorraquia no LCR, ou aumento da contagem de proteínas e sintomas clínicos suspeitos de ventriculite ou meningite, são indicativos de infecção do dreno do LCR. Se as culturas iniciais do LCR forem negativas em pacientes com shunts ou drenos com suspeita de infecção, recomenda-se que as culturas sejam mantidas por pelo menos 10 dias para tentar identificar organismos como Cutibacterium acnes.Se um shunt ou dreno do LCR for removido em pacientes com suspeita de infecção, culturas de componentes de shunt e drenosão recomendados.As hemoculturas são recomendadas em pacientes com suspeita de infecção de derivação ventriculoatrial e podem ser consideradas em pacientes com derivações ventriculoperitoneais e ventriculopleurais.
Crescimento de um organismo que é comumente considerado contaminante (ExEstafilococcus coagulase negativo) com LCR normal e sem febre não é indicativo de ventriculite ou meningite associada à assistência à saúde.Culturas de LCR com múltiplos organismos de uma única amostra podem ser contaminantes em pacientes sem sintomas deinfecção ou com pleocitose do LCR.Culturas de LCR que crescem Staphylococcus aureus,bacilos gram-negativos ou fungo são indicativos de infecção.
Exames laboratoriais que podem ser úteis no diagnóstico de ventriculite ou meningite bacteriana seria o aumento do lactato ou da procalcitonina no LCR ou a combinação de ambas. Um aumento da procalcitonina sérica pode ser útil na diferenciação entre anormalidades do LCR devido à cirurgia ou hemorragia intracraniana daquelas causadas por infecções bacterianas. A detecção de B-D glucana ou galactomanana no LCR pode ser útil para o diagnóstico de infecções fúngicas.
Exames de Imagem:
Ressonância Magnética (RM) de crânio representa um avanço na neurorradiologia. A resolução de imagem associada à sua capacidade multiplanar implementaram bastante o diagnóstico das afecções neurológicas, incluindo as lesões inflamatórias/infecciosas do SNC. É um método altamente sensível às alterações do conteúdo hídrico do tecido encefálico, sendo também um método eficaz para avaliação de fossa posterior já que não sofre interferência de artefatos oriundos de estruturas ósseas. O exame demonstra dentritos ventriculares hiperintensos ao LCR nas imagens em T1 e hipointensos ao LCR nas imagens em T2, sendo este o achado de imagem mais comumente observado para ventriculite. As imagens em FLAIR são sensíveis ao sutil hipersinal periventricular.
Ultrassonografia (USG) para neonatos, pode ser realizada com transdutor de alta frequência através da fontanela anterior nos planos coronal e sagital, quando se observa ventriculite, o exame apresenta aumento da espessura, irregularidade e ecogenicidade do epêndima, com dentritos ecogênicos no ventrículo. A irregularidade ependimária resulta do desnudamento de segmentos do epêndima, resultando em proliferação glial, posteriormente quando o exsudato inflamatório se organiza, pode haver formação de septos, compartimentalização, cistos intraventriculares e hidrocefalia obstrutiva. A ecogenicidade aumentada pode ser observada na região periventricular como resultado da infiltração subependimária com linfócitos, plasmócitos e astrócitos subependimários edemaciados, além disso a inflamação do plexo coróide pode mostrar maior ecogenicidade e irregularidades. O USG também pode ser usada para detectar loculações do LCR, no terminal da derivação em derivações ventriculoperitoneais infectadas.
Tomografia computadorizada (TC) de crânio com contraste permite a detecção de alterações na barreira hematoencefálica ou mesmo de realces meníngeos anômalos, como o aumento homogêneo do revestimento ependimário dos ventrículos. As principais desvantagens da TC de crânio consistem na resolução anatômica e na limitação do método para avaliação da fossa posterior e, em menor grau, dos lobos temporais devido a presença de artefatos nestas regiões provenientes de estruturas ósseas adjacentes.
Ressonância magnética de crânio com realce de gadolínio e imagem ponderada em difusão é recomendada para detectar anormalidades em pacientes com ventriculite e meningite associadas aos cuidados de saúde.
Tratamento
Empírico:
O tratamento inicial e empírico da ventriculite e meningite associado aos cuidados de saúde deve abranger os microrganismos etiológicos mais comuns, considerando aepidemiologia. As diretrizes recentes recomendam um regime de combinação de vancomicina e um betalactâmicoantipseudomonas (meropenem ou cefepima ou ceftazidima).
Se o paciente tiver uma alergia grave a betalactâmicos, eles sugeremmeropenem ou aztreonam, ou ciprofloxacina para cobertura de gram negativo. Meropenem é a opção preferida em um cenário deinfecções por Enterobactérias produtores de beta-lactamase de espectro estendido.Patógenos gram negativos não fermentadores resistentespodem necessitar da administração de agentes antimicrobianos alternativos, como polimixina, tigeciclina e novos inibidores de beta-lactâmicos/betalactamases.
O cenário de infecção do SNC ainda é limitado. Além disso, os antimicrobianos beta-lactâmicos podem ser administrados em quantidades muito maiores das doses do que as recomendadas para facilitar sua transferência para o LCR.
A rifampicina, em particular, é valiosa para o tratamento de infecções associadas a dispositivos devido a suaatividade contra bactérias de biofilme, porém não se recomenda o uso em monoterapia devido à indução rápida de resistência. Paralelamente ao início da terapia com antibiótico empírica, a remoção imediata do dispositivo SNC relevante deve ser realizada regularmente, se possível.
Tratamento empírico:

Observação: Em pacientes graves ou em local que não tenha vancocinemia, considerar a dose de manutenção de Vancomicina 20mg/Kg de 8/8h ao invés de 12/12h.
Específico:
Para bactérias gram positivas:
As diretrizes recentes da IDSA recomendam a vancomicina para o tratamento de estafilococos resistentes à meticilina (oxacilina), enquanto os níveis mínimos devem ser mantidos em 15-20μg/mL.
A linezolida apresenta um perfil de penetração vantajoso no LCR e foi uma alternativa razoável sempre que um paciente foi alérgico à vancomicina ou a última falhou. Embora a linezolida não tenha demonstrado benefício na mortalidade em comparação com a vancomicina, foi associada a melhores resultados microbiológicos e clínicos. Em relação à quimioterapia antimicrobiana de C. acnes, as diretrizes recentes recomendam a penicilina G.
Para bactérias gram negativas:
Um beta-lactâmico antipseudomonas é sugerido para o tratamento de um isolado suscetível. No entanto, a alta prevalência deisolados de bactérias gram negativas multidrogas resistentes na nossa microbiota hospitalar, complicaram a escolha do antibiótico. Opções intravenosas disponíveis para esses patógenos incluem aminoglicosídeos, polimixinas e tigeciclina.
Do ponto de vista prático, muitas vezes adiciona polimixina com meropenem aguardando os resultados da cultura.
Eficácia in vitro da polimixina contra A. baumannii, pode ser aumentada pela adição de fosfomicina ou ampicilina-sulbactam. Além disso, fosfomicina em conjunto tanto com aminoglicosídeos quanto colistina ou tigeciclina apresentaram efeitos sinérgicos contra A. baumannii multidroga resistente. No entanto, o potencial clínico dessas combinações para o tratamento da infecção por patógenos gram negativos multidrogas resistentes permanece desconhecido.
Terapia por patógenos específicos:
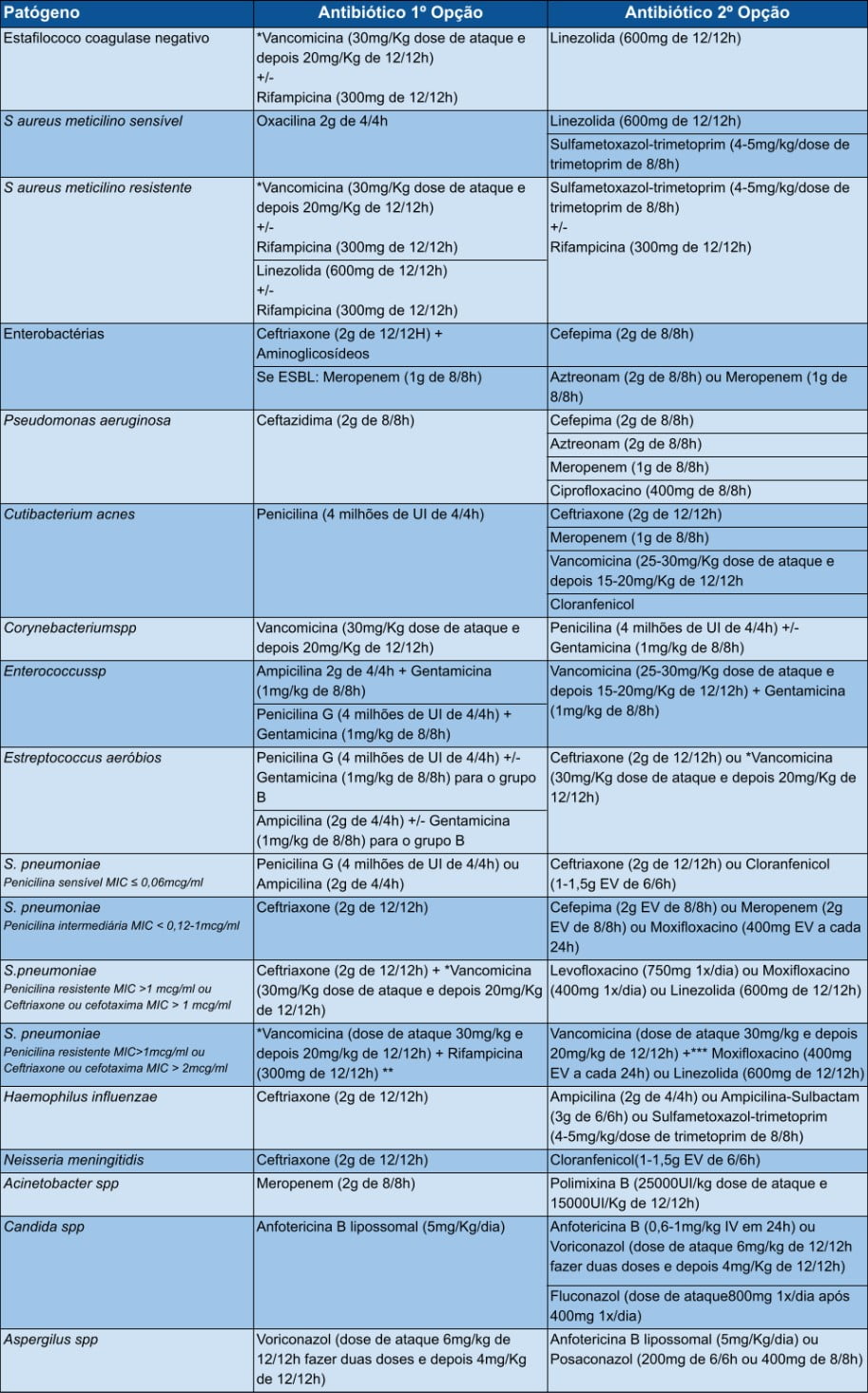
Observação: A terapia antimicrobiana deve ser modificada uma vez que um microrganismoé isolado e os resultados de suscetibilidade in vitro estão disponíveis.
* Se paciente grave ou local em que não realiza vancocinemia considerar prescrever Vancomicina dose de manutenção 20mg/Kg de 8/8h não exceder a 2g. Adicionar rifampicina ao esquema caso haja presença de dispositivo.
** Considerar adição de rifampicina se o MIC de ceftriaxone for >2mcg/ml
*** Moxifloxacino é recomendada dada excelente penetração no LCR e atividade in vitro contra S pneumoniae, embora não haja dados clínicos disponíveis. Se usada muitos especialistas sugerem a combinação de moxifloxacino com vancomicina ou ceftriaxone ou ceftoxima.
A duração do tratamento antimicrobiano deve durar de 10 a 14 dias para estafilococos coagulase-negativos ou infeção por C. acnes, porém, esse período pode se estender até 21 dias para S. aureus, ou bactérias gram negativas. Sempre que as culturas continuarem a serpositiva, sugere-se que os pacientes continuem o tratamento por 10 a 14 dias após o último isolamento do patógeno.
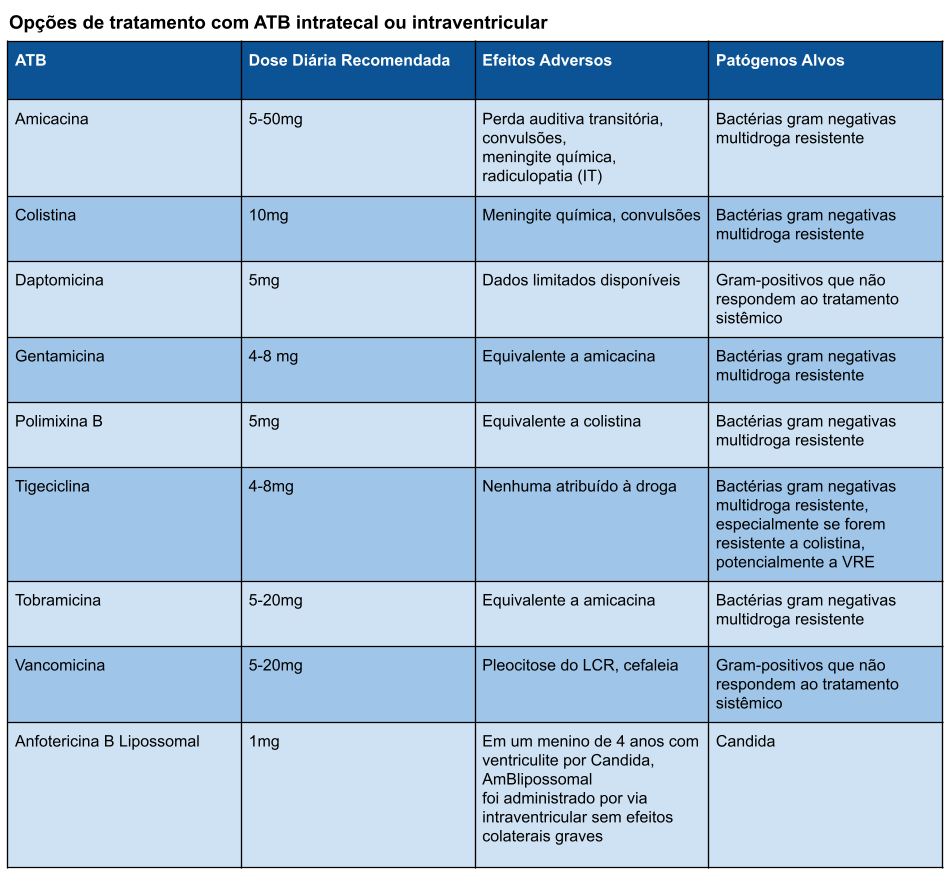
Terapia antimicrobiana Intratecal (IT) ou Intraventricular (IVT):
A terapia antimicrobiana intraventricular ou intratecal deve ser considerada para pacientes com ventriculite e meningite associada à assistência à saúde em que a infecção responde mal a terapia antimicrobiana sistêmica isolada. A aplicação intratecal de antibióticos representa acesso direto aos compartimentos nervosos centrais extracelulares, contornando todas as barreiras.
Os antibióticos regularmente administrados pela via IVT (ou IT) são vancomicina, polimixina B, colistina, aminoglicosídeos e, mais recentemente, daptomicina e tigeciclina (fase inicial de estudos). Quando a terapia antimicrobiana é administrada através de um dreno ventricular, o dreno deve ser clampeado por 15-60minutos para permitir que o agente se equilibre por todo o LCR.
Os antimicrobianos intraventriculares têm a vantagem teórica de alcançar altas concentrações de LCR sem altas concentrações sistêmicas sanguíneas, portanto, menores toxicidades sistêmicas potenciais. Os estudos sugerem que a administração intraventricular ou intratecal de antimicrobianos (por exemplo, polimixina B, colistimetato de sódio, gentamicina e vancomicina) não está associada a toxicidade grave ou irreversível. Existem também estudos comparativos prospectivos que demonstraram que os antimicrobianos administrados por via intraventricular apresentam melhor farmacodinâmica com eficácia e segurança semelhantes em comparação com agentes antimicrobianos intravenosos. As penicilinas e cefalosporinas não devem ser administradas por via intratecal, pois foram associados a neurotoxicidade significativa, especialmente convulsões. Além disso, o uso de antimicrobianos intraventriculares não foi recomendado em lactentes com base em dados de uma recente revisão Cochrane.
As doses de agentes antimicrobianos para uso foram determinados empiricamente, com ajustes de dose e intervalo de dosagem com base na capacidade do agente de atingir concentrações adequadas de LCR, sendo um desafio determinar o regime de dosagem correto, porque as concentrações obtidas no LCR para a mesma dose intraventricular em estudos farmacocinéticos têm sido altamente variáveis, provavelmente devido às diferenças entre os pacientes no volume de distribuição, tamanho ventricular ou depuração variável do LCR como resultado de drenagem do LCR. Em relação ao antibiótico instilado, deve ser estéril, dose única, livre de conservantes para mitigar toxicidade, embora em muitos relatos da literatura não haja dados sobre a presença de quaisquer conservantes na formulação antibiótica fornecida.
As principais preocupações incluem meningite química e convulsões. No entanto, muitos pacientes estavam em coma ou sedados e os sinais clínicos de toxicidade podem ter passado despercebidos.
Após a injeção do antibiótico no LCR lombar, a distribuição no espaço LCR é menos homogêneo: as concentrações do fármaco no LCR ventricular são altamente variáveis e podem não atingir níveis terapêuticos. Embora os estudos clínicos não comprovaram menor eficácia da administração de antibióticos via drenagem lombardo que com a via ventricular em pacientes com meningite, dados farmacocinéticos sugerem fortemente a via intraventricular. Isso, no entanto, requer a implantação de uma ventriculostomia externa ou de um reservatório de Ommaya-Rickham.
Duração do tratamento antibiótico intratecal ou intraventricular variou entre os estudos disponíveis (principalmente relatos de casos de pacientes individualizados e não tratamento protocolizado), enquanto a duração total do tratamento muitas vezes não foi especificada.
O mínimo sugerido da duração da instalação foi de 2 a 3 dias após a esterilidade do LCR, embora o tratamento geral possa durar até 3 semanas após cultura negativa. Em um estudo de coorte retrospectivo, embora os 105 pacientes tenham recebido TIV por um total de 5-6 dias, eles tiveram seu LCR esterilizado a uma taxa de 88,4% e uma taxa de persistência/recorrência de cultura positiva em 9,5%.
Referências
- Hospital Universitário Clementino Fraga Filho – HUCFF. Controle de Infecção Hospitalar. Cuidados ao Paciente com Cateter Implantado no Sistema Nervoso Central para Derivação Ventricular Externa em Unidade de Terapia Intensiva. CCIH – Serviço de Neurocirurgia. 2019.
- Matheus Fernando Manzolli Ballestero e Ricardo Santos de Oliveira. CUIDADOS COM A DERIVAÇÃO VENTRICULAR EXTERNA. https://sbnped.com.br/pt/protocolos/382-cuidados-com-a-derivacao-ventricular-externa
- Ana Karina Silva daRocha Tanaka et al.Manual de orientações sobre cuidados de Enfermagem com pacientes em uso de Derivação Ventricular Externa e Monitorização da Pressão Intracraniana / – Porto Alegre: UFRGS, 2021.
- JMPL Magalhães et al. Cuidados de enfermagem na manipulação do cateter de DVE e PIC através do relato de um caso clínico Brazilian Journal of health Review, Curitiba, v. 3, n. 5, p. 15243-15252 set./out. 2020.
- EBSERH- UNIVERSIDADE FEDERAL DO VALE DO SÃO FRANCISCO. CUIDADOS DE ENFERMAGEM A PACIENTES EM USO DE DERIVAÇÃO VENTRICULAR EXTERNA (DVE). 18/09/2020. POP. DE.035 – Página 1 de 8.
- Antonella Carvalho de Oliveira et al. Gerenciamento de Serviços de Saúde e Enfermagem. Editora Atena – ano 2021.
